de Bert Anciaux (sp.a)
van Bert Anciaux (sp.a)
ŕ la vice-premičre ministre et ministre des Affaires sociales et de la Santé publique, chargée de l'Intégration sociale
aan de vice-eersteminister en minister van Sociale Zaken en Volksgezondheid, belast met Maatschappelijke Integratie
assurance maladie
coűt de la santé
médicament
ziekteverzekering
kosten voor gezondheidszorg
geneesmiddel
| 23/6/2011 | Verzending vraag |
| 28/11/2011 | Antwoord |
| 23/6/2011 | Verzending vraag |
| 28/11/2011 | Antwoord |
Jusqu'ŕ présent, l'arsenal dont disposaient les oncologues pour lutter contre les diverses formes de cancer consistait principalement en l'élimination des tumeurs au moyen d'une opération chirurgicale, d'une radiothérapie ou d'une chimiothérapie. Ces traitements sont certes relativement efficaces mais agissent aussi sur les cellules non cancéreuses et ont d'autres effets secondaires indésirables. Depuis peu, de plus en plus de nouveaux médicaments spécifiques, fondés sur la technologie génique, apparaissent sur le marché. Ils visent par exemple ŕ lutter contre certaines protéines spécifiques ou ŕ « affamer » les tumeurs.
Pour l'industrie pharmaceutique, cette nouvelle génération de médicaments apparaît comme une aubaine. De nombreux brevets étant arrivés ŕ échéance, certaines entreprises perdent d'importants revenus. De nouveaux médicaments peuvent compenser cette perte de revenus.
La technologie génique permet un traitement plus spécifique de plus petits groupes, ce qui a un effet direct sur le coűt de ces médicaments. En effet, les quantités produites étant moindres, ces médicaments coűtent beaucoup plus cher. Ce coűt grčvera lourdement l'assurance maladie. Aujourd'hui déjŕ, il apparaît que ces médicaments sont responsables de 70 % de l'augmentation du coűt total des médicaments consommés aux États-Unis. En Grande-Bretagne, le National Institute for Health and Clinical Excellence, un organisme public qui évalue la rentabilité des médicaments, a déjŕ refusé d'agréer plusieurs médicaments en raison de leurs conséquences insupportables en termes de prix.
Je souhaiterais obtenir une réponse aux questions suivantes.
1) La ministre reconnaît-elle que l'arrivée de médicaments spécifiques issus de la technologie génique et destinés principalement ŕ combattre certains cancers spécifiques, aura de lourdes répercussions sur les coűts de la consommation de médicaments ?
2) Dans quelle mesure notre assurance maladie et invalidité peut-elle maîtriser cette hausse prévisible des coűts ? La ministre dispose-t-elle d'estimations de l'impact de ces médicaments ?
3) La ministre pense-t-elle qu'ŕ la suite de cette hausse des coűts, les malades devront en supporter eux-męmes une plus grande part ? Cette évolution créera-t-elle ŕ nouveau une plus grande inégalité face au droit ŕ un traitement optimal ? Si oui, quelle stratégie la ministre suit-elle pour éviter cet effet indésirable ?
Tot op heden bestond het arsenaal waarmee oncologen diverse vormen en soorten van kanker bestrijden vooral uit het verwijderen van tumoren door operatie, bestraling of chemotherapie. Deze behandelingen zijn weliswaar relatief doeltreffend maar ook met gevolgen voor niet kwaadaardige cellen en andere bijkomende ongewenste effecten. Recent doen steeds meer specifieke medicijnen hun intrede, gebaseerd op gentechnologie. Deze richten zich bijvoorbeeld op de bestrijding van specifieke eiwitten of het " uithongeren " van tumoren.
Voor de farmaceutische industrieën komt deze nieuwe generatie medicijnen als een geschenk. Door het vervallen van octrooien verliezen een aantal van deze bedrijven belangrijke inkomsten; nieuwe medicamenten kunnen deze terugval van inkomsten compenseren.
Deze gentechnologie maakt een meer specifieke behandeling, voor kleinere groepen, mogelijk … met een direct effect op de kostprijs van deze medicijnen die door hun kleinere " oplage " uiteraard veel meer kosten. Deze kost zal zwaar wegen op de ziekteverzekering. Nu al blijkt het kosteneffect van deze medicijnen verantwoordelijk voor 70 % van de stijging van het medicatieverbruik in de Verenigde Staten. In Groot-Brittannië weigerde het National Institute for Health and Clinical Excellence, een openbare instelling die geneesmiddelen beoordeelt op hun rendabiliteit, al verscheidene geneesmiddelen te erkennen, omwille de onhoudbare prijsconsequenties.
Graag kreeg ik een antwoord op de volgende vragen:
1) Beaamt de geachte minister de analyse dat de komst van specifieke gentechnologische medicijnen, vooral bij de bestrijding van specifieke kankers, een zware impact zal hebben op de kosten van het medicijnengebruik?
2) In welke mate kan onze ziekte- en invaliditeitsverzekering deze te verwachten kostenstijging beheersen? Beschikt zij over ramingen over de impact van deze medicijnen?
3) Vermoedt zij dat door deze verwachte kostenstijging een groter deel van de kosten ten laste van de zieken zal komen? Gaat deze evolutie terug een grote ongelijkheid in het recht op een optimale verzorging veroorzaken? Zo ja, welke strategie hanteert zij om dit ongewenste effect te voorkomen?
1) Vous évoquez, à juste titre, les problèmes qui devront être pris en compte avec l’arrivée prochaine de traitements anticancéreux basés sur une spécificité « génique ». Cette spécificité ne dépend pas seulement du « génie génétique » (« gentechnologie ») mais de toutes formes de « biomarqueurs ». Il s’agit d’une avancée scientifique majeure qui résulte de la recherche intense effectuée dans les laboratoires académiques (dont la plupart sont subsidiés par des fonds publics comme ceux de projets du gouvernement ou ceux du Télévie) ainsi que dans les laboratoires privés des firmes pharmaceutiques. Il est évident que la spécificité de plus en plus marquée de chacun de ces nouveaux médicaments pourrait entraîner une réduction du nombre de patients qui en bénéficient (mais seulement si cette spécificité est limitée à un seul type de cancer, ce qui n’est généralement pas le cas) et, par voie de conséquence, des coûts de plus en plus élevés pour un traitement. L’élévation actuelle des coûts des nouveaux médicaments, pas seulement dans le domaine oncologique, résulte de nombreux facteurs, dont les principaux sont l’investissement dans la recherche, la complexité des études menant à une mise sur le marché, et des raisons commerciales (retour sur investissement des actionnaires, et rentabilité des firmes).
Pour ce qui est des coûts des traitements médicamenteux aux USA, je souhaite vous faire part des évolutions suivantes :
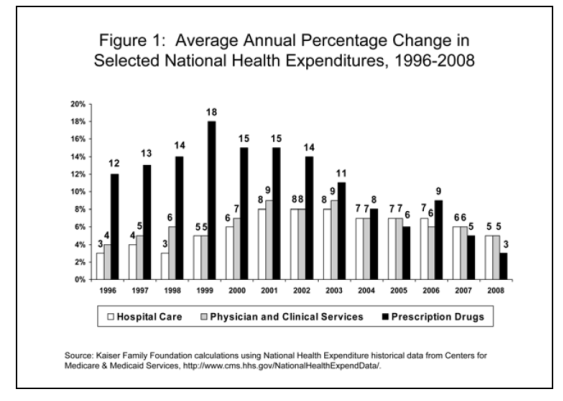
A) Après une période d’accroissement intense (+10 à +18% par an, de 1996 à 2003 environ), la croissance des coûts médicamenteux s’est fortement ralentie depuis quelques années aux USA, et actuellement les coûts des traitements médicamenteux n’y augmentent pas beaucoup plus que le coût de la vie (environ 3%), et certainement moins que le coût des hospitalisations et des visites médicales par exemple (cf. Figure 1). Les compagnies d’assurance américaines estiment que dans les dix années qui viennent la proportion prise par les médicaments dans les dépenses totales de la santé restera stable à environ 10% (Christopher J. Truffer et al., ”Health Spending Projections Through 2019: The Recession’s Impact Continues,” Health Affairs 29, no.3 (March 2010), 522-529). Les experts ne s’attendent généralement pas à ce que les médicaments ciblés (anticancéreux ou autres) fassent exploser les dépenses pharmaceutiques aux USA dans les années à venir.
B) L’article de TJ Smith et BE Hilner paru dans le New England Journal of Medicine du 25 mai 2011 -auquel vous vous référez je pense- dit que 70% des ventes actuelles de médicaments anticancéreux proviennent de médicaments introduits durant les 10 dernières années (dont beaucoup sont des médicaments ciblés) et que, à terme rapide, la tendance à voir des médicaments anticancéreux de plus en plus chers arriver sur le marché (beaucoup coûtent plusieurs milliers d’euros par mois) n’est pas tenable. Je ne peux qu’approuver cette constatation. Le but de l’article de Smith & Hilner est de suggérer que les médecins américains pourraient modifier leurs habitudes de traitement, comme éviter le dépistage excessif et ne pas utiliser trop de thérapies combinées, et surtout se référer aux études de coût-efficacité (pharmacoéconomiques) pour décider du traitement le plus adéquat à l’instar de ce qui se fait en Europe et particulièrement en Belgique, grâce aux nombreux systèmes de contrôle des prescriptions que l’INAMI impose aux prestataires des soins de santé.
2) Le problème du contrôle des coûts des médicaments anticancéreux dans les années à venir n’est pas négligeable, et j’en suis bien consciente, mais il n’y a pas plus de raison de penser que l’utilisation de ces médicaments va grever particulièrement le budget des soins de santé en Europe ou en Belgique.
Toutefois, il est vrai que le budget des médicaments anticancéreux va augmenter plus que celui des autres types de maladies. Mais je vous rappelle que la politique stricte de maîtrise des dépenses pour les médicaments et le recours fortement accru aux médicaments bon marchés permet chaque année de dégager des marges budgétaires importantes qui permettent le remboursement de nouvelles thérapies, parfois très chères, sans croissance excessive du budget alloué aux médicaments.
L’utilisation de thérapies anticancéreuses ciblées, géniques ou autres, doit donc être encouragée car elle permet de prolonger la survie de nombreux patients cancéreux tout en minimisant le risque d’effets indésirables graves. Autant certains médicaments ciblent déjà aujourd’hui spécifiquement les patients avec des cancers exprimant fortement certains gènes (comme par exemple ceux exprimant le gène du récepteur du facteur de croissance épidermique (EGFR) dans certains cas de cancer du poumon (Iressa, Tarceva) ou le gène du facteur de croissance endothélial vasculaire-A (VEGF-A) dans certains cas de cancer du colon (Spécialités comme l’Avastin®par exemple) et certains sont d’ores et déjà remboursables, autant de nouvelles spécialités cibleront un gène spécifique à un patient en particulier.
Dans le premier cas, une analyse pharmaco-économique a permis l’accès au remboursement car, malheureusement, les tumeurs de nombreux patients présentent de tels gènes. Le second cas de figure est encore actuellement dans un stade très précoce de développement et peu de candidats sont à l’étude.
Comme pour toute spécialité innovante, un examen minutieux est réalisé par la Commission de Remboursement des Médicaments (CRM) et l’avis qui m’est rendu tient compte des bénéfices cliniques apportés versus les coûts engendrés. Depuis un peu plus d’un an, la possibilité existe pour les firmes concernées de demander à conclure une convention avec l’Institut national d’assurance maladie-invalidité (INAMI) (article 81 et suivants de l’arrêté royal de décembre 2001). Ce système permet l’accès au remboursement de façon temporaire en maintenant sous contrôle strict les dépenses de l’assurance maladie, tout en permettant aux firmes concernées de maintenir un prix facial en adéquation avec leur envergure internationale.
L’ensemble de ces dispositions (CRM, conventions, etc.) joue un rôle très important, rôle qui sera encore plus évident avec les futurs nécessaires efforts qui seront demandés au niveau budgétaire.
Je ne dispose pas d’évaluation des coûts futurs possibles avec ces nouveaux types de traitement mais chaque spécialité sera analysée avec toute l’attention requise.
3) Je n’envisage en aucun cas d’augmenter la participation financière des patients ou de diminuer la solidarité entre tous les habitants du pays. Cela n’est ni souhaitable, ni nécessaire.
1) U brengt terecht de problemen ter sprake waarmee we zullen moeten rekening houden wanneer er binnenkort nieuwe behandelingen op basis van een "gentechnologie" mogelijk worden. Deze specificiteit hangt niet alleen van de genetische engineering ("gentechnologie") af maar van alle vormen van "biologische merkers". Het gaat hier om een bijzondere wetenschappelijke doorbraak die het gevolg is van het intensieve onderzoek in de academische laboratoria (waarvan de meeste met overheidsgeld worden gefinancierd, zoals de regeringsprojecten en die van Télévie) en in de privélaboratoria van de farmaceutische bedrijven. Het spreekt vanzelf dat de meer en meer doorgedreven specificiteit van deze nieuwe geneesmiddelen ertoe kan leiden dat het aantal patiënten dat ze kan gebruiken vermindert (maar alleen indien deze specificiteit zich tot één soort kanker beperkt, wat meestal niet het geval is) en dat bijgevolg de kosten voor een behandeling meer en meer oplopen. De huidige kostenstijging van de nieuwe geneesmiddelen - niet alleen in het oncologisch domein - is het resultaat van verschillende factoren, waarvan de investeringen in onderzoek, de complexiteit van de onderzoeken die ertoe leiden dat het geneesmiddel op de markt komt, en de commerciële redenen (investeringsopbrengst voor de aandeelhouders en rentabiliteit van de bedrijven) de belangrijkste zijn.
Met betrekking tot de kostenstijging van de behandeling met geneesmiddelen in de VSA wil ik u de volgende ontwikkelingen meedelen:
A) De kostenstijging in de VSA van geneesmiddelen is na een periode van stevige groei (+ 10 tot 18% per jaar, ongeveer van 1996 tot 2003) sinds enkele jaren fors afgeremd, en de kosten van de geneesmiddelenbehandeling stijgen momenteel niet veel meer dan die van de levensduurte (ongeveer 3%), en zeker minder dan de kosten voor ziekenhuisopnames en doktersbezoeken (zie tabel 1). De verzekeringsmaatschappijen in de VSA schatten dat het aandeel van de geneesmiddelen in de totale gezondheidsuitgaven in de komende tien jaar op ongeveer 10% stabiel zal blijven (Christopher J. Truffer et al., ”Health Spending Projections Through 2019: The Recession’s Impact Continues,” Health Affairs 29, no.3 (March 2010), 522-529). De deskundigen verwachten in het algemeen niet dat de doelgerichte geneesmiddelen (tegen kanker en andere) de farmaceutische uitgaven in de VSA in de komende jaren zullen doen ontsporen.
B) Het artikel van T.J. Smith en B.E. Hilner dat in de New England Journal of Medicine van 25 mei 2011 verscheen – en waarnaar u vermoedelijk verwijst – zegt dat 70% van de huidige verkoop van kankergeneesmiddelen voor rekening is van geneesmiddelen die in de laatste 10 jaar op de markt zijn gekomen (waaronder vele doelgerichte geneesmiddelen) en dat de tendens om, op korte termijn, alsmaar duurdere kankergeneesmiddelen (sommige kosten vele duizenden euros per jaar) op de markt te zien verschijnen onhoudbaar is. Ik kan deze vaststelling alleen maar bijtreden. Het artikel van T.J. Smith en B.E. Hilner wil suggereren dat de artsten in de VSA hun behandelingsgewoontes zouden kunnen veranderen, door de buitensporige screening te vermijden en niet te veel gecombineerde therapieën te gebruiken, en vooral door naar de (farmaceutisch-economische) kostenbatenanalyses terug te grijpen om de meest geschikte behandeling te kiezen, naar het voorbeeld van wat er in Europa en in het bijzonder in België gebeurt, dankzij de vele voorschriftencontrolesystemen die het Rijksinstituut voor ziekte- en invaliditeitsverzekering (RIZIV) de gezondheidszorgverleners oplegt.

2) Men mag het probleem van de kostenbeheersing van de kankergeneesmiddelen in de komende jaren niet verwaarlozen, en ik ben mij daarvan goed bewust, maar er is geen reden om aan te nemen dat het gebruik van die geneesmiddelen de gezondheidszorgbegroting in Europa of in België speciaal zal belasten.
Het klopt echter wel dat het budget voor de antikankergeneesmiddelen meer zal stijgen dan dat voor andere ziektes. Ik herinner u er echter aan dat het beleid om de uitgaven voor geneesmiddelen strikt te beheersen en om meer naar goedkope geneesmiddelen te grijpen ervoor zorgt dat er elk jaar belangrijke budgettaire marges vrijkomen, waardoor men nieuwe, en vaak zeer dure, therapieën kan terugbetalen zonder dat het geneesmiddelenbudget overdreven toeneemt.
Het gebruik van doelgerichte therapieën tegen kanker, met gentechnologie of andere, moet men dus in vele situaties aanmoedigen, omdat het ervoor zorgt dat de kankerpatiënten langer blijven leven en het risico op ongewenste bijwerkingen minimaliseert. Net als vandaag sommige geneesmiddelen zich al specifiek op patiënten richten met kankers waarbij bepaalde genen sterk aanwezig zijn (bijvoorbeeld het epidermale groeifactor receptorgen (EGFR) in bepaalde gevallen van longkanker (Iressa®, Tarceva®) of het vasculair-endotheliale groeifactoren (VEGF-A) in bepaalde gevallen van dikkedarmkanker (Bijvoorbeeld specialiteiten als Avastin®)) en sommige al worden terugbetaald, zo zullen nieuwe specialiteiten zich op een specifiek gen van een patiënt in het bijzonder richten.
In het eerste geval zorgde een farmaceutisch-economische analyse ervoor dat er een terugbetaling kon gebeuren, want de tumoren van vele patiënten vertonen helaas dergelijke genen. De tweede denkbeeldige situatie bevindt zich momenteel nog in een zeer vroeg ontwikkelingsstadium en bestudeert nog maar weinig kandidaten.
Zoals bij elke innovatieve specialiteit voert de Commissie Tegemoetkoming Geneesmiddelen (CTG) een grondig onderzoek uit en geeft ze mij een advies dat rekening houdt met de klinische baten in vergelijking met de kosten. Sinds iets meer dan een jaar kunnen de betrokken firma's het RIZIV vragen om een overeenkomst te sluiten (artikel 81 en volgende van het koninklijk besluit van december 2001). Dit systeem maakt een tijdelijke terugbetaling mogelijk, waarbij men de uitgaven van de ziekteverzekering nauwlettend beheerst, en waarbij de betrokken firma's een nominale prijs kunnen aanhouden die met hun internationale omvang overeenstemt.
Het geheel van die bepalingen (CTG, overeenkomsten, enz.) speelt een zeer belangrijke rol die, met de toekomstige inspanningen die op het vlak van de begroting zullen worden gevraagd, nog zal toenemen.
Ik heb geen ramingen van mogelijke toekomstige kosten van deze nieuwe soort geneesmiddelen, maar we zullen elke specialiteit met de nodige aandacht analyseren.
3) Ik overweeg in geen geval om de financiële bijdrage van de patiënten te verhogen of de solidariteit tussen alle inwoners van het land te verminderen. Dit is noch wenselijk, noch noodzakelijk.