de Bert Anciaux (sp.a)
ŕ la vice-premičre ministre et ministre des Affaires sociales et de la Santé publique, chargée de l'Intégration sociale
assurance maladie
coűt de la santé
médicament
| 23/6/2011 | Envoi question |
| 28/11/2011 | Réponse |
Jusqu'ŕ présent, l'arsenal dont disposaient les oncologues pour lutter contre les diverses formes de cancer consistait principalement en l'élimination des tumeurs au moyen d'une opération chirurgicale, d'une radiothérapie ou d'une chimiothérapie. Ces traitements sont certes relativement efficaces mais agissent aussi sur les cellules non cancéreuses et ont d'autres effets secondaires indésirables. Depuis peu, de plus en plus de nouveaux médicaments spécifiques, fondés sur la technologie génique, apparaissent sur le marché. Ils visent par exemple ŕ lutter contre certaines protéines spécifiques ou ŕ « affamer » les tumeurs.
Pour l'industrie pharmaceutique, cette nouvelle génération de médicaments apparaît comme une aubaine. De nombreux brevets étant arrivés ŕ échéance, certaines entreprises perdent d'importants revenus. De nouveaux médicaments peuvent compenser cette perte de revenus.
La technologie génique permet un traitement plus spécifique de plus petits groupes, ce qui a un effet direct sur le coűt de ces médicaments. En effet, les quantités produites étant moindres, ces médicaments coűtent beaucoup plus cher. Ce coűt grčvera lourdement l'assurance maladie. Aujourd'hui déjŕ, il apparaît que ces médicaments sont responsables de 70 % de l'augmentation du coűt total des médicaments consommés aux États-Unis. En Grande-Bretagne, le National Institute for Health and Clinical Excellence, un organisme public qui évalue la rentabilité des médicaments, a déjŕ refusé d'agréer plusieurs médicaments en raison de leurs conséquences insupportables en termes de prix.
Je souhaiterais obtenir une réponse aux questions suivantes.
1) La ministre reconnaît-elle que l'arrivée de médicaments spécifiques issus de la technologie génique et destinés principalement ŕ combattre certains cancers spécifiques, aura de lourdes répercussions sur les coűts de la consommation de médicaments ?
2) Dans quelle mesure notre assurance maladie et invalidité peut-elle maîtriser cette hausse prévisible des coűts ? La ministre dispose-t-elle d'estimations de l'impact de ces médicaments ?
3) La ministre pense-t-elle qu'ŕ la suite de cette hausse des coűts, les malades devront en supporter eux-męmes une plus grande part ? Cette évolution créera-t-elle ŕ nouveau une plus grande inégalité face au droit ŕ un traitement optimal ? Si oui, quelle stratégie la ministre suit-elle pour éviter cet effet indésirable ?
1) Vous évoquez, à juste titre, les problèmes qui devront être pris en compte avec l’arrivée prochaine de traitements anticancéreux basés sur une spécificité « génique ». Cette spécificité ne dépend pas seulement du « génie génétique » (« gentechnologie ») mais de toutes formes de « biomarqueurs ». Il s’agit d’une avancée scientifique majeure qui résulte de la recherche intense effectuée dans les laboratoires académiques (dont la plupart sont subsidiés par des fonds publics comme ceux de projets du gouvernement ou ceux du Télévie) ainsi que dans les laboratoires privés des firmes pharmaceutiques. Il est évident que la spécificité de plus en plus marquée de chacun de ces nouveaux médicaments pourrait entraîner une réduction du nombre de patients qui en bénéficient (mais seulement si cette spécificité est limitée à un seul type de cancer, ce qui n’est généralement pas le cas) et, par voie de conséquence, des coûts de plus en plus élevés pour un traitement. L’élévation actuelle des coûts des nouveaux médicaments, pas seulement dans le domaine oncologique, résulte de nombreux facteurs, dont les principaux sont l’investissement dans la recherche, la complexité des études menant à une mise sur le marché, et des raisons commerciales (retour sur investissement des actionnaires, et rentabilité des firmes).
Pour ce qui est des coûts des traitements médicamenteux aux USA, je souhaite vous faire part des évolutions suivantes :
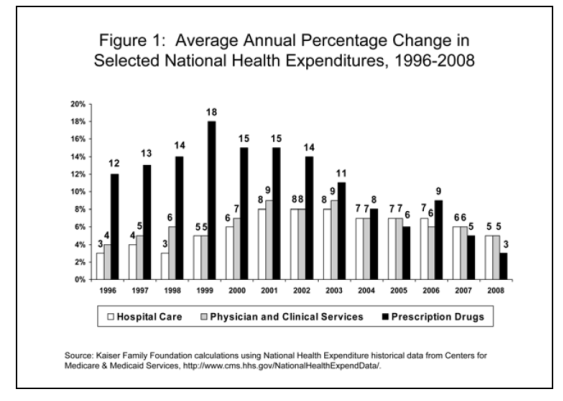
A) Après une période d’accroissement intense (+10 à +18% par an, de 1996 à 2003 environ), la croissance des coûts médicamenteux s’est fortement ralentie depuis quelques années aux USA, et actuellement les coûts des traitements médicamenteux n’y augmentent pas beaucoup plus que le coût de la vie (environ 3%), et certainement moins que le coût des hospitalisations et des visites médicales par exemple (cf. Figure 1). Les compagnies d’assurance américaines estiment que dans les dix années qui viennent la proportion prise par les médicaments dans les dépenses totales de la santé restera stable à environ 10% (Christopher J. Truffer et al., ”Health Spending Projections Through 2019: The Recession’s Impact Continues,” Health Affairs 29, no.3 (March 2010), 522-529). Les experts ne s’attendent généralement pas à ce que les médicaments ciblés (anticancéreux ou autres) fassent exploser les dépenses pharmaceutiques aux USA dans les années à venir.
B) L’article de TJ Smith et BE Hilner paru dans le New England Journal of Medicine du 25 mai 2011 -auquel vous vous référez je pense- dit que 70% des ventes actuelles de médicaments anticancéreux proviennent de médicaments introduits durant les 10 dernières années (dont beaucoup sont des médicaments ciblés) et que, à terme rapide, la tendance à voir des médicaments anticancéreux de plus en plus chers arriver sur le marché (beaucoup coûtent plusieurs milliers d’euros par mois) n’est pas tenable. Je ne peux qu’approuver cette constatation. Le but de l’article de Smith & Hilner est de suggérer que les médecins américains pourraient modifier leurs habitudes de traitement, comme éviter le dépistage excessif et ne pas utiliser trop de thérapies combinées, et surtout se référer aux études de coût-efficacité (pharmacoéconomiques) pour décider du traitement le plus adéquat à l’instar de ce qui se fait en Europe et particulièrement en Belgique, grâce aux nombreux systèmes de contrôle des prescriptions que l’INAMI impose aux prestataires des soins de santé.
2) Le problème du contrôle des coûts des médicaments anticancéreux dans les années à venir n’est pas négligeable, et j’en suis bien consciente, mais il n’y a pas plus de raison de penser que l’utilisation de ces médicaments va grever particulièrement le budget des soins de santé en Europe ou en Belgique.
Toutefois, il est vrai que le budget des médicaments anticancéreux va augmenter plus que celui des autres types de maladies. Mais je vous rappelle que la politique stricte de maîtrise des dépenses pour les médicaments et le recours fortement accru aux médicaments bon marchés permet chaque année de dégager des marges budgétaires importantes qui permettent le remboursement de nouvelles thérapies, parfois très chères, sans croissance excessive du budget alloué aux médicaments.
L’utilisation de thérapies anticancéreuses ciblées, géniques ou autres, doit donc être encouragée car elle permet de prolonger la survie de nombreux patients cancéreux tout en minimisant le risque d’effets indésirables graves. Autant certains médicaments ciblent déjà aujourd’hui spécifiquement les patients avec des cancers exprimant fortement certains gènes (comme par exemple ceux exprimant le gène du récepteur du facteur de croissance épidermique (EGFR) dans certains cas de cancer du poumon (Iressa, Tarceva) ou le gène du facteur de croissance endothélial vasculaire-A (VEGF-A) dans certains cas de cancer du colon (Spécialités comme l’Avastin®par exemple) et certains sont d’ores et déjà remboursables, autant de nouvelles spécialités cibleront un gène spécifique à un patient en particulier.
Dans le premier cas, une analyse pharmaco-économique a permis l’accès au remboursement car, malheureusement, les tumeurs de nombreux patients présentent de tels gènes. Le second cas de figure est encore actuellement dans un stade très précoce de développement et peu de candidats sont à l’étude.
Comme pour toute spécialité innovante, un examen minutieux est réalisé par la Commission de Remboursement des Médicaments (CRM) et l’avis qui m’est rendu tient compte des bénéfices cliniques apportés versus les coûts engendrés. Depuis un peu plus d’un an, la possibilité existe pour les firmes concernées de demander à conclure une convention avec l’Institut national d’assurance maladie-invalidité (INAMI) (article 81 et suivants de l’arrêté royal de décembre 2001). Ce système permet l’accès au remboursement de façon temporaire en maintenant sous contrôle strict les dépenses de l’assurance maladie, tout en permettant aux firmes concernées de maintenir un prix facial en adéquation avec leur envergure internationale.
L’ensemble de ces dispositions (CRM, conventions, etc.) joue un rôle très important, rôle qui sera encore plus évident avec les futurs nécessaires efforts qui seront demandés au niveau budgétaire.
Je ne dispose pas d’évaluation des coûts futurs possibles avec ces nouveaux types de traitement mais chaque spécialité sera analysée avec toute l’attention requise.
3) Je n’envisage en aucun cas d’augmenter la participation financière des patients ou de diminuer la solidarité entre tous les habitants du pays. Cela n’est ni souhaitable, ni nécessaire.